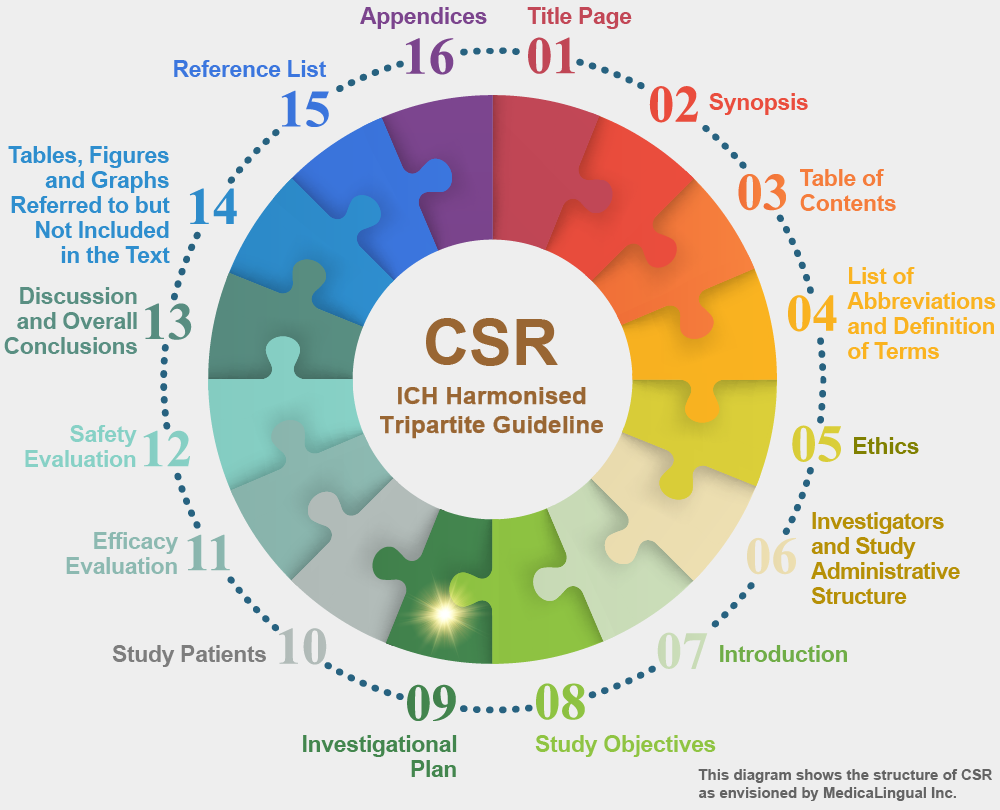
治験の統括報告書の構成と内容に関するガイドライン
平成8年5月1日 薬審第335号
各都道府県衛生主管部(局)長あて 厚生省薬務局審査課長通知
STRUCTURE AND CONTENT OF CLINICAL STUDY REPORTS
Recommended for Adoption at Step 4 of the ICH Process on 30 November 1995 by the ICH Steering Committee
9. 治験の計画
9.5 有効性及び安全性の項目
9.5.1 有効性及び安全性の評価項目及びフローチャート
評価される特定の有効性及び安全性の項目,実施される臨床検査,それらのスケジュール(評価日,評価時刻,食事との関係及び重要な項目の治験薬の投与との関連における測定時期:例えば次の投与直前,投与2時間後など),測定方法及び測定の責任者を記述すること。重要な測定を実施する担当者が交代した場合には,それらを報告すること。
9. INVESTIGATIONAL PLAN
9.5 EFFICACY AND SAFETY VARIABLES
9.5.1 EFFICACY AND SAFETY MEASUREMENTS ASSESSED AND FLOW CHART
The specific efficacy and safety variables to be assessed and laboratory tests to be conducted, their schedule (days of study, time of day, relation to meals, and the timing of critical measures in relation to test drug administration, e.g., just prior to next dose, two hours after dose), the methods for measuring them, and the persons responsible for the measurements should be described. If there were changes in personnel carrying out critical measurements, these should be reported.
通常,有効性及び安全性に関する測定の頻度及び時期をフローチャート(本ガイドライン別添Ⅲa 及びⅢb を参照)の形式で図を用いて表示することが役立つ。来院回数及び時期を示すか,その代わりに時期のみを用いてもよい(来院回数のみでは解釈がかなり難しい)。患者に対する特定の指示(例えば,手引書又は日誌の使用)についても全て記すこと。
It is usually helpful to display graphically in a flow chart (see Annex III of the guideline) the frequency and timing of efficacy and safety measurements; visit numbers and times should be shown, or, alternatively, times alone can be used (visit numbers alone are more difficult to interpret). Any specific instructions (e.g., guidance or use of a diary) to the patients should also be noted.
転帰を記述するために用いられる定義(例えば,急性心筋梗塞の発症を認定するための基準,梗塞部位の判定,脳卒中発作が血栓性であるか出血性であるかの区別,一過性脳虚血発作と脳卒中発作の鑑別,死因の認定)について詳しく説明すること。臨床検査又は他の臨床的な測定(例えば,心電図,胸部X 線)の結果を標準化又は比較するために用いられた方法について記述すること。これは多施設共同治験において特に重要である。
Any definitions used to characterise outcome (e.g., criteria for determining occurrence of acute myocardial infarction, designation of the location of the infarction, characterisation of a stroke as thrombotic or haemorrhagic, distinction between TIA and stroke, assignment of cause of death) should be explained in full. Any techniques used to standardise or compare results of laboratory tests or other clinical measurements (e.g., ECG, chest X-ray) should also be described. This is particularly important in multicentre studies.
もし,治験責任医師以外の者が臨床的な結果の評価に責任を持つ場合には(例えば,X 線写真若しくは心電図を判定するため,又はその患者が脳卒中発作,急性心筋梗塞若しくは突然死であったかどうかを決定するための治験依頼者若しくは外部の委員会),その担当者又はグループを明らかにすること。盲検性を維持する方法を含む評価の手順及び判定や測定を中央で行う手順を詳細に記述すること。
If anyone other than the investigator was responsible for evaluation of clinical outcomes (e.g., the sponsor or an external committee to review X-rays or ECG’s or to determine whether the patient had a stroke, acute infarction, or sudden death) the person or group should be identified. The procedures, including means of maintaining blindness, and centralising readings and measurements, should be described fully.
有害事象データを収集する方法を記述すること(自発報告,チェックリスト又は質問)。また,有害事象について用いられた特定の評価尺度及びその追跡のために特別に計画した手順又は確認のための再投与の計画についても記述すること。
The means of obtaining adverse event data should be described (volunteered, checklist, or, questioning), as should any specific rating scale(s) used and any specifically planned followup procedures for adverse events or any planned rechallenge procedure.
治験責任医師,治験依頼者又は外部グループによる有害事象の評価尺度(例えば,重症度によるランク分け,薬剤との因果関係)について記述すること。そのような評価に対する基準がある場合には示し,その評価に対する責任者を明示すること。有効性又は安全性が順序分類尺度や数値得点などで評価される場合には,得点付与のための基準(例えば,得点の定義)を示すこと。多他施設共同治験については,どのように評価方法を標準化したかを示すこと。
Any rating of adverse events by the investigator, sponsor or external group, (e.g., rating by severity or, likelihood of drug causation) should be described. The criteria for such ratings, if any, should be given and the parties responsible for the ratings should be clearly identified. If efficacy or safety was to be assessed in terms of categorical ratings, numerical scores etc., the criteria used for point assignment (e.g., definitions of point scores) should be provided. For multicentre studies, indicate how methods were standardised.
9.5.2 測定項目の適切性
有効性又は安全性の評価法が標準的なものでなかった場合,すなわち広く用いられ,かつ信頼でき正確で適切である(有効な薬剤と無効な薬剤の識別ができる)と一般的に認められているものでない場合には,その信頼性,正確性及び適切性について記述すること。検討したが使用しなかった他の評価尺度についても記述することが有用であることもある。
9.5.2 APPROPRIATENESS OF MEASUREMENTS
If any of the efficacy or safety assessments was not standard, i.e., widely used and generally recognised as reliable, accurate, and relevant (able to discriminate between effective and ineffective agents), its reliability, accuracy and relevance should be documented. It may be helpful to describe alternatives considered but rejected.
代用エンドポイント(臨床上のベネフィットの直接の指標ではない臨床検査項目,身体測定項目又は兆候)が治験のエンドポイントとして用いられた場合には,例えば,臨床データの公表文献,ガイドライン又は過去の審査事例を引用し,その正当性を説明すること。
If a surrogate end point (a laboratory measurement or physical measurement or sign that is not a direct measure of clinical benefit) was used as a study end point, this should be justified e.g., by reference to clinical data, publications, guidelines or previous actions by regulatory authorities.
9.5.3 有効性の主要評価項目
有効性を判定するために用いた主たる測定項目及びエンドポイントを明確に規定すること。主要な有効性の測定項目が何であるか自明に思えるかもしれないが,複数の項目がある場合又は繰り返し測定されている場合は,治験実施計画書に主要な項目を明示し,それらがなぜ選択されたのか説明すること。あるいは,有効性を裏付けると判断されるような意味のある所見の組み合わせパターンを明示するか,又は情報を統合する他の方法を明示すること。もし,治験実施計画書に主要な項目が明示されていない場合は,総括報告書にはどのようにして主要な項目が選ばれたかを(例えば,公表文献,ガイドライン又は審査事例を引用し)説明すること。そして,それらがいつ主要な項目と決定されたか(治験が完了する前か後か,盲検が解除される前か後か)を説明すること。有効と判断するための境界値が治験実施計画書で定義されていた場合は,それを記述すること。
9.5.3 PRIMARY EFFICACY VARIABLE(S)
The primary measurements and endpoints used to determine efficacy should be clearly specified. Although the critical efficacy measurements may seem obvious, when there are multiple variables, or when variables are measured repeatedly, the protocol should identify the primary ones, with an explanation of why they were chosen, or designate the pattern of significant findings or other method of combining information that would be interpreted as supporting efficacy. If the protocol did not identify the primary variables, the study report should explain how these critical variables were selected (e.g., by reference to publications, guidelines or previous actions by regulatory authorities) and when they were identified (i.e., before or after the study was completed and unblinded). If an efficacy threshold was defined in the protocol, this should be described.
9.5.4 薬物濃度の測定
測定された薬物濃度及び試料採取の回数と間隔を,薬剤投与のタイミングと関係づけて記述すること。薬剤投与及び試料採取と,食物の摂取,患者の体位及び併用薬剤・アルコール・カフェイン・ニコチンによる影響の可能性が考えられる場合には,それらとの関係についても示すこと。測定された生体試料,その取扱い方法及び用いられた測定方法について記述すること。なお,測定方法の詳細については,公表された又は内部の分析の妥当性に関する文書を引用すること。他の因子(例えば,血中遊離受容体,腎機能又は肝機能)が薬物動態の評価にとって重要であると考えられる場合には,これらの因子を測定するタイミングと計画について明らかにすること。
9.5.4 DRUG CONCENTRATION MEASUREMENTS
Any drug concentrations to be measured, and the sample collection times and periods in relation to the timing of drug administration, should be described. Any relation of drug administration and sampling to ingestion of food, posture and the possible effects of concomitant medication/alcohol/caffeine/nicotine should also be addressed. The biological sample measured, the handling of samples and the method of measurement used should be described, referring to published and/or internal assay validation documentation for methodological details. Where other factors are believed important in assessing pharmacokinetics (e.g., soluble circulating receptors, renal or hepatic function), the timing and plans to measure these factors should also be specified.